 活動報告詳細
活動報告詳細
高齢社会に向けての医学教育改革
- キーノートスピーカー
- 和田秀樹(精神科医)
- ディスカッション
- 波頭亮、團紀彦、岸本周平、櫻井敬子、國信重幸
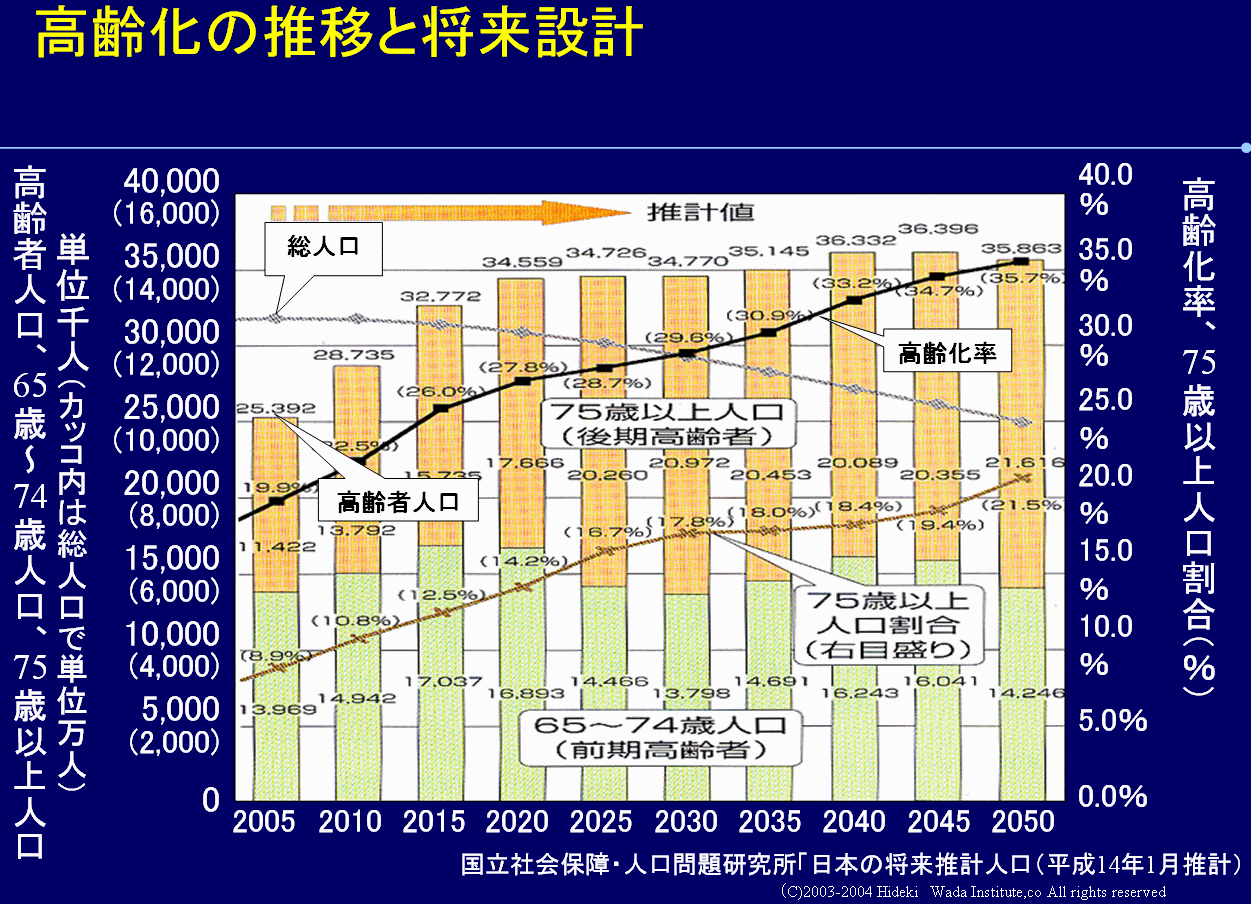
2.高齢化の推移
(1)高齢者の定義
浴風会にいたときに最も強く痛感した、高齢者論を語るうえで一番の大きな問題は、六十五歳以上の人を高齢者と呼ぶことの意味です。今、六十五歳以上の人を高齢者と呼ぶものですから、高齢者の数は二千六百万人もいるわけですが、六十五~七十五歳ぐらいの人は、本当に高齢者と言っていいのかと思うぐらい若いわけです。六十五~七十五歳では、認知症になる人は五%もいませんし、寝たきり・要介護になる人も一割もいません。正常歩行ができない人、すなわち歩くのが何らかの運動障害、脳梗塞や骨折の後遺症で遅くなるという人は、七十代前半ぐらいまでには一割もいません。逆にいえば、若い人と同じように歩ける人が九割以上いるわけです。
前期高齢者、あるいはシカゴ大学の老年学の権威のベルニース・ニューガートンは、七十五歳までの高齢者を「ヤング・オールド」と呼び、それ以上の人を「オールド・オールド」と呼ぼうと言っていますが、ヤング・オールドの人たちは中高年の延長であって、高齢者と呼んでいいのかどうか疑問である、ということがあります。
七十五歳未満で若いけれども、脳梗塞の後遺症や認知症、心筋梗塞によって寝たきり・要介護になる人はやはり数%はいます。七十五歳以上の人と、七十五歳未満のそれらの人を足して、多く見積もって寝たきり・要介護が十%前後と考えて、高齢化の推移と将来設計を考えてみます。
二〇四五年ごろに高齢者数がピークを迎えるとされていますが、この時点で千六百万人がヤング・オールドの方で、オールド・オールドの方は二千三十五万人ぐらいですね。二〇五〇年になると、オールド・オールドの数が増えて二千百六十万人になり、ヤング・オールドの方が千四百二十万人ぐらいです。ヤング・オールドの五%ぐらいが寝たきり・要介護・認知症です。オールド・オールドを本当の意味での高齢者とみなすとしたら、オールド・オールドと、こっちのほうヤング・オールドの中の寝たきり・要介護七、八十万人を合わせて二千二百五十万人ぐらいが、高齢者と呼ばれる人の数のピークと考えることができます。
つまり、年金を与えて、とりあえず何らかの形で高齢者扱いをして、働かなくていいよという状況の人たちです。生涯現役という考え方もありますが、七十五歳までは高齢者とみなさない、という考え方です。ただし、介護保険が始まりましたから、脳梗塞や若年性認知症になってしまえば、四十歳であっても、五十歳であっても、その時点で高齢者の扱いを受けられます。そういう意味で考えたら、七十五歳未満の中の高齢者の扱いをするのは寝たきり・要介護・認知症の人のみとして、それと七十五歳以上の人たちを合わせた二千二、三百万人が高齢者の数のピークと考えられます。
そうすると、いま高齢者と言われている人は二千六百万人いるわけですから、高齢者の数は実は未来永劫にわたって今より多くならない、という考え方ができると思います。
(2)老人医療への対応
しかし、後期高齢者の数が二千二百万人もいる状態になることも確かです。そうすると、後期高齢者にまつわる医学プランあるいは医療を用意しなければいけないという大きなテーマもあるわけです。
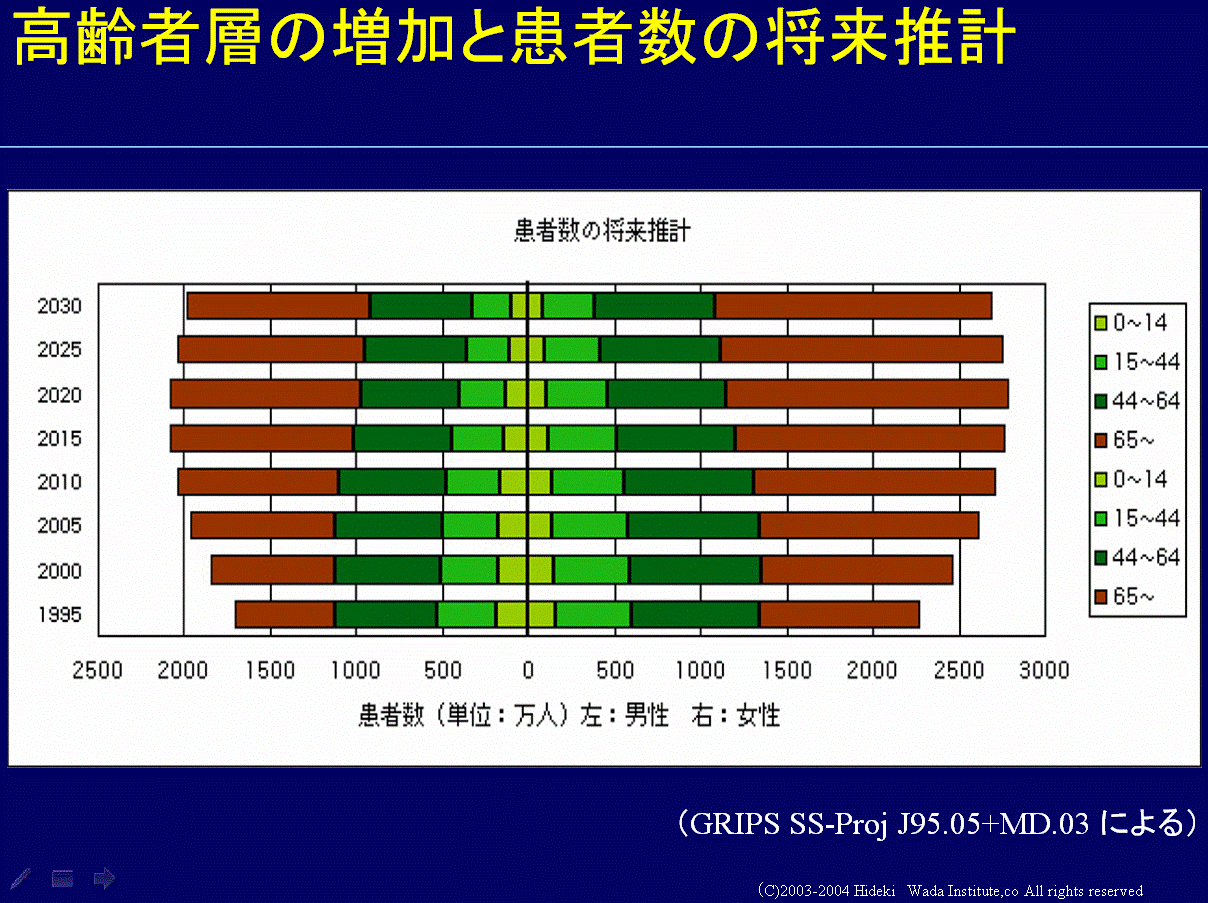
「高齢者者層の増加と患者数の将来推計」を見ていただくとわかりますが、これからの時代は、十四歳までの小児科が相手にする患者さんは減り続けます。それどころか、十五~四十四歳までの、いわゆる成人医療というか内科医等の一般の医者の診る人たちも減っていきます。六十四歳までの患者さんも減っていきます。つまり、老人が診られなければ医者じゃないという状態になるわけです。老人が診られなければ医者とは言えないのに、今の老人医療は老人を十把一絡げにしているところがあります。
それはどういうことかというと、例えば小児科に自分の子どもを連れて行ったときに、十五歳の体重六十キロぐらいの子どもと、三歳の十キロぐらいの子どもに、風邪を引いたときに同じ薬を出す小児科の医者がいたら、その医者に二度と連れて行かないと思います。同じ注射を打たれても、たぶん二度と連れて行かないでしょう。あの先生は、体重が六倍も違うお兄ちゃんと妹に全く同じ薬を出したという話になるわけです。
ところが、老人医療においては、若い人とほとんど変わらない身長一八〇センチの六十五歳のおっさんと、三十キロもないような八十五歳のおばあさんに、同じ薬を出しているわけです。その時点であり得ない話です。
小児科では体重当たり何ミリグラムという形で薬を出しますが、老人に対しては体重補正すらしていません。しかし、もっとしなければいけないのは年齢補正です。あとで説明しますが、年をとればとるほど肝臓で薬を分解する能力は落ちるし、腎臓から排泄する能力も落ちるわけです。ですから、年をとると薬がからだにたまりやすくなります。一日三回飲んでいる薬が、二回でいいかもしれないし、一回でいいかもしれない。しかし、そういう研究もろくになされていません。
日本老年医学会という学会がありますが、なぜこのような研究をいっさいしないのかというと、これは完全に余談になってしまいますが、薬屋と非常に密着した人たちが老年医学会を牛耳っているからです。老人医療について勉強できる場所がありません。
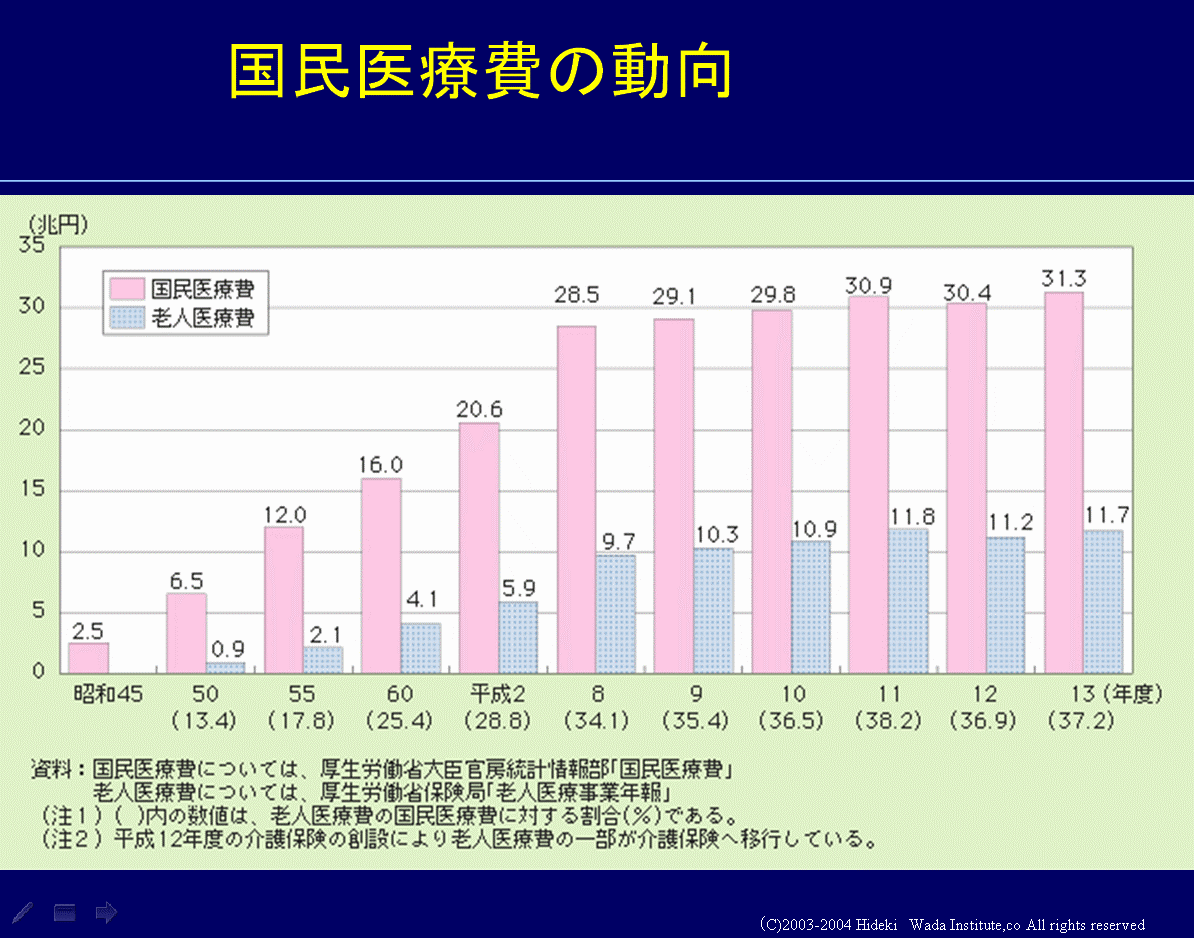
(3)国民医療費の動向
しかし、実際には老人医療費はものの見事に抑えられています。平成九年、十年ぐらいからほぼ横ばい状態で来ています。なぜこれができているのでしょうか。平成十二(二〇〇〇)年から介護保険が始まりまして、老人医療費は前年よりもむしろ減っています。
いわゆる社会的入院というものが日本で問題になりました。社会的入院とは、薬を飲むだけで、点滴も注射も何も要らない人が病院に入院しているという状態です。病院に入院すると月に四十~五十万円ぐらいの医療費がかかってしまう。特別養護老人ホームに移せばそれが三十万円で済む。介護保険はそういう理由で始められ、介護保険が始まったおかげで社会的入院は減ったわけです。
今でも老人に関しては、施設介護はなるべくやらずに在宅医療にしましょうという方向性を国は一貫して打ち出しています。信じられないことですが、昨年、療養型病床群といわれる、いわゆる介護目的の病院を三十八万ベッドから十三万ベッドに減らすというようなことを厚生労働省が言い出しているわけです。
僕は、民主党がなぜこれをつつかないのかということを岸本さんに聞きたいんです。要するに在宅介護はすばらしいことだという話ですが、保育園がないせいで女性が働けないということに関しては、女性の権利を擁護するフェミニストたちは非常に騒ぐのに、親の介護のために五十代で泣く泣く仕事を辞めている人はものすごい数がいても、全く問題にされないわけですね。
北欧諸国が女性労働者を比較的有効に利用できているのは、施設があって、親の介護のために仕事を辞めないで済むからです。そういう意味では、今の老人医療費の抑制は、高齢者を入院や施設に入ることをなるべくさせず、家で看なさいといって負担を国民に押しつける形で達成されています。
介護保険制度によって、介護は行政が決める措置から権利になったわけですね。毎月の給料なり年金から天引きされる代わりに、もし自分の親なり自分が要介護状態になったときに介護を受ける権利が与えられるという約束でそういうことが始まっているのに、特別養護老人ホームが足りないから三年待てとか五年待てということになっています。なぜ行政訴訟をする人が一人もいないのかと僕はすごく不思議に思っています。権利化したと言いながら施設に入れないという状態があるわけです。
そういう形で老人医療費が非常に抑えられていますが、一方で薬の使用はあまり減っていない、という現状があります。
そして、二〇一二年度までに、医療療養型病床群が四割減らされ、介護型の療養病床は十三万ベッドが全廃されることが決まっています。
その根拠になったのは、病院の中で医師が直接医療を行なう必要がほとんどないのに入院しているという人が多いという調査データです。
療養病床を減らすことはかまいませんが、その分十分な数の特別養護老人ホームをつくるのかというと、そのような施策は全くなされていません。療養型病床群を何に転換しろと言っているかというと、有料老人ホームに転換しろと言っているんですね。ですから、お金がない人は親の面倒を家で看なさいと言っていることになります。
在宅医療をするのか、施設介護をするのかということに関しては、哲学の問題もありますから置いておくことにして、高齢者医療というものに関してどう考えるべきか、ということを次に申し上げます。
